Астроцитомы представляют собой достаточно распространенную разновидность ОГМ (опухолей головного мозга). Около 80% подобных образований являются злокачественными, и только 20% имеют доброкачественный характер. К последнему виду относятся пилоидная и пилоцитарная астроцитома головного мозга.
Что такое пилоцитарная астроцитома
Центральная нервная система примерно на 40% состоит из глиальных клеток, которые находятся между нейронами. К ним относятся астроциты, образующие пилоцитарные астроцитомы. Опухоль появляется, когда дифференцирование, рост и деление глиальных клеток нарушается. В результате поврежденные (опухолевые) астроциты начинают самовоспроизводиться, провоцируя рост новообразования.
В связи с тем, что головной мозг ограничивает черепная коробка, развитие опухоли начинает сдавливать орган и нарушать его функционирование. По этой причине образования в этой области считаются злокачественными.
Пилоцитарная астроцитома считается наиболее доброкачественной из их числа. Подобное образование отличается медленным ростом (около 10-15 лет).
Эта разновидность опухоли часто диагностируется у подростков и маленьких детей. Расположена она чаще в нижних отделах головного мозга: возле ствола (глиома ствола), мозжечка или зрительных путей.
Точная схема лечения подобных глиом даже сегодня не совсем ясна. Одни врачи предлагают удаление, другие уверены, что излечить заболевание можно и без хирургического вмешательства.
Причины
Развитие этой болезни лишь в редких случаях связано с наследственностью, и ее этиология неизвестна. К одним из провоцирующих факторов относят радиацию. К таким выводам ученые пришли из-за того, что новообразования часто встречаются у детей и подростков, которые перенесли курс лучевой терапии при лечении лейкоза.
Генетические астроцитомы встречаются лишь в 5% случаев. Они чаще всего наблюдаются у людей с синдромом Ли-Фраумени, болезнью Туркота и нейрофиброматозом.
У остальных причин нет достаточной доказательной базы. К таким причинам относят воздействие неблагоприятной экологической обстановки, электромагнитного и ультрафиолетового излучения, курения и т.д.
Классификация
ОГМ классифицируются по уровню злокачественности на 4 категории. Первые 2 считаются относительно доброкачественными, а 3 и 4 злокачественные.
Упрощенный вид этой классификации:
- глиобластома 4 ст.;
- анапластическая 3 ст.;
- диффузная (фибриллярная) 2 ст;
- пилоцитарная 1 ст.
При отсутствии лечения астроцитомы из 1 и 2 стадии могут перерасти в последующие.
Фибриллярная астроцитома
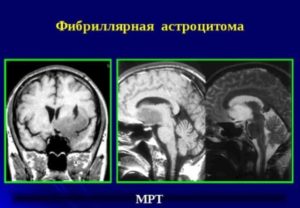
Эта разновидность новообразования встречается наиболее часто. Строение такой опухоли представлено фибриллярными астроцитами, поэтому она получила такое название.
Такое образование в головном мозге диагностируется в основном у пациентов 30-37 лет, как и пилоидная форма. Разрастается в островковой, височной и лобной зонах. В 70% клинических случаев фибриллярная астроцитома может превратиться в злокачественно образование. В такой ситуации прогноз жизни может быть неблагоприятным.
Пилоцитарная астроцитома
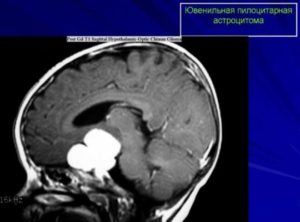
Этот подвид астроцитомы чаще всего развивается у подростков и маленьких детей. Такое образование из астроцитов локализуется чаще в зрительном тракте, гипоталамусе и черепной ямке (ствол и мозжечок).
Отличается медленным развитием и отграничением от неповрежденных тканей. Выздоровление после операции наступает в 80% случаев.
Субэпендимарная тучноклеточная астроцитома
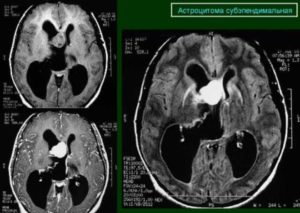
Представляет собой макроузел, имеющий бугристую поверхность. Это новообразование в основном наблюдается у пациентов с болезнью Бурневилля (туберозным склерозом). Чаще всего встречается у мужчин и находится в боковом или четвертом желудочках ГМ.
Плеоморфная ксантоастроцитома
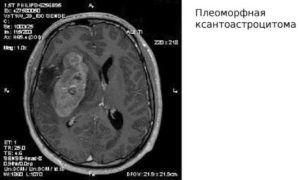
Редкая опухоль, с которой сталкиваются преимущественно молодые люди. Находится в коре ГМ и врастает в оболочку органа. Явным признаком злокачественного преобразования являются скопления эпителиальных клеток. При этом применяются методы лучевой терапии с дальнейшим динамическим наблюдением.
Анапластическая астроцитома
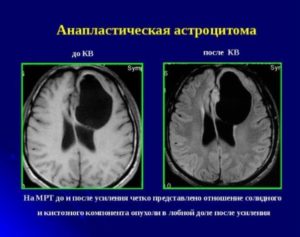
Имеет немного отличий от иных форм и относится к III степени злокачественности. Характеризуется возникновением фигур митоза, клеточным полиморфизмом и тесной локализацией опухолевых частей. Чаще всего встречается у людей старше 40 лет. Находится преимущественно в крупных полушариях ГМ.
Встречается реже других образований. Отчасти это связано с трудностями диагностики. Примерная выживаемость при подобном новообразовании 3-4 года.
Глиобластома
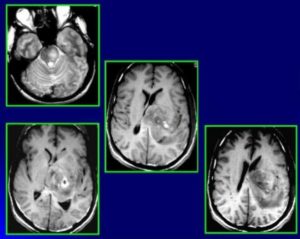
Это самое агрессивное злокачественное новообразование. В основном эта патология развивается у людей 40-60 лет. Глиобластома лишена четких контуров, что затрудняет ее лечение. Новообразование в редких случаях выходит из ЦНС.
Такая опухоль характеризуется быстрым возникновением и развитием симптоматики патологии. Чаще всего она находится в височной и лобной областях, несколько реже в стволе или мозжечке.
Симптомы патологии
Любая опухоль в ГМ обладает похожими признаками, разница состоит лишь в размерах и месте нахождения. Общая симптоматика патологии связана со спровоцированным ею токсическим и раздражающим воздействием продуктов распада клеток (опухолевых), а также внутричерепным давлением.
Пациент при этом страдает от постоянных головных болей, у него пропадает аппетит, появляются головокружения, ухудшается память. Есть риск эпилептических припадков. С течением времени симптомы усиливаются.
Очаговая симптоматика находится в прямой зависимости от места нахождения опухоли и предполагает следующее:
- нарушения речевой функции;
- паралич руки и ноги с одной стороны;
- двоение в глазах;
- потеря чувствительности половины туловища;
- нарушение равновесия и двигательной координации;
- затрудненное глотание.
У больного постепенно нарушается логическое мышление и появляются иные симптомы.
В зависимости от локализации образования симптоматика будет такой:
- лобная часть резкие перепады настроения, онемение одной стороны туловища;
- височная зона нарушения памяти, двигательной координации и речевой функции;
- теменная доля нарушения мелкой моторики и ощущений;
- мозжечок сбившаяся координация движений, потеря равновесия;
- затылочная область галлюцинации, проблемы со зрительной функцией.
Диагностика
К основным видам обследований относятся:
- осмотр офтальмологом и неврологом;
- сбор анамнеза;
- МРТ;
- при наличии противопоказаний к МРТ назначается КТ;
- коагулограмма;
- ЭКГ;
- изучение онкомаркеров;
- биохимический и общий анализ крови.
Существуют и дополнительные методики, которые используются в случаях, если основные не позволяют конкретизировать диагноз. К ним можно отнести ангиографию, электроэнцефалографию, ПЭТ ГМ с Тирозином и Метионином и др. Подтверждается диагноз с помощью биопсии, направленной на изучение клеточного состава новообразования. Эта процедура проводится при оперативном вмешательстве и в экстренных случаях. В соответствии с результатами, полученными в процессе биопсии, происходит корректировка хода операции.
Лечение
Основные терапевтические методики хирургическое удаление, химиотерапия и лучевая терапия. Без биопсии и операции практически невозможно поставить верный диагноз и разработать дальнейшую схему лечения. Терапия опухоли обязательно должна быть комплексной. Только в этом случае можно надеяться на положительный исход.
Иногда полностью удалить опухоль невозможно, потому что велик риск повреждения соседних тканей. В таких ситуациях проводится субтотальная резекция, при которой новообразование удаляется лишь частично.
Оперативное лечение
Главная задача операции ликвидировать образовавшуюся опухоль. Если это не представляется возможным из-за слишком сильного разрастания образования, то хирургическое вмешательство осуществляется для уменьшения объема патологических клеток.
До операции пациент выпивает особое вещество, которое скапливается в астроцитоме и помогает различить новообразование в ультрафиолете (подсвечивает опухоль розовым цветом). Это позволяет максимально точно провести вмешательство, не затронув здоровые ткани.
Лучевая терапия
Она бывает двух видов:
- Внутренняя. Воздействие направлено исключительно на новообразование из источника, который находится за пределами организма пациента.
- Внешняя. При такой процедуре радиоактивные элементы помещаются прямо в тело больного рядом с образовавшейся опухолью.
Такая терапия предполагает неоднократное облучение участка локализации опухоли. Число сеансов варьируется от 10 до 30 и определяется в зависимости от течения и характера патологии. Общая доза радиоактивного облучения не превышает 6000 кГр. Основа эффективности лучевой терапии обработка только новообразования. Специалисты должен подводить источник излучения таким образом, чтобы не затрагивать неповрежденные ткани.
Неплохой альтернативой классической лучевой терапии является стереотаксическая процедура. Она имеет примерно такой же принцип действия, что и радиохирургия.
Химиотерапия
При химиотерапии ОГМ используются препараты, подавляющие развитие злокачественных (опухолевых) клеток. Существует два варианта подобного воздействия неоадъювантная и адъювантная химиотерапия.
Адъювантная применяется в качестве дополнения к хирургическому вмешательству и при отсутствии объективных и субъективных признаков образования. Основная задача такой химиотерапии ликвидировать оставшиеся патологические клетки и метастазы.
Неоадъювантная процедура осуществляется перед операцией для уменьшения размеров новообразования. Терапия астроцитомы предполагает использование обеих разновидностей химиотерапии.
К адъювантному химиотерапевтическому воздействию обращаются спустя 2 недели после проведения лучевой терапии. При этом используются 3 средства:
- Ломустин. Препарат цитостатического типа со сложным принципом действия. Деление патологических клеток подавляются за счет нарушения стабильности ДНК.
- Прокарбазин. Эффективное противоопухолевое средство, нарушающее процессы выработки РНК и ДНК. Кроме того, Прокарбазин скапливается в опухолевых клетках и самоокисляется.
- Винкристин. Препарат влияет на деление клеток и предотвращает формирование митотического веретена.
С рецидивами патологии борются с помощью Кармустина. Этот препарат купирует синтез в клетках, нарушает деление и структуру ДНК.
Радиохирургия
Сейчас это наиболее современная терапевтическая методика, направленная на борьбу со злокачественными и доброкачественными образованиями в области головного мозга.
Принцип действия радиохирургии базируется на применении ионизирующего излучения (Гамма-нож, Кибер-нож), собранного в узкий пучок и имеющего высокую мощность. Во время процедуры на голову пациента надевается специальный шлем. Положительных результатов можно добиться за 1-2 сеанса.
Одним из преимуществ этой технологии является отсутствие рисков, которые присущи классическому инвазивному вмешательству. Кроме того, радиохирургия не вызывает побочных действий и воспалительных реакций.
Народные средства

Действенных народных способов для лечения астроцитомы нет, но фитотерапевты компонуют целебные травы, которые помогают более спокойно переносить химиотерапевтические сеансы и лучевую терапию. Для этой цели они применяют бруснику, вереск, арнику, омелу, мелису, мяту, чабрец, душицу, буквицу.
Подобная терапия требует аккуратности, точности и индивидуального подхода, поэтому для начала лучше проконсультироваться с врачом.
Рекомендованные клиники
Учитывая, что астроцитома является опасным заболеванием, к ее лечению нужно подходить максимально ответственно.
На терапии подобной патологии специализируются отделения онкологии следующих клиник:
- ФГБУ Клиническая больница №1.
- ЛРЦ Минздрава (лечебно-реабилитационный центр).
- Клиническая больница №85 ФМБА.
В отечественных центрах и клиниках можно получить профессиональную помощь, это дешевле, чем лечение за границей. Однако зарубежные медицинские учреждения используют более современное оборудование. Так, многие люди с астроцитомой обращаются в Израиль. Одной из самых лучших и популярных является Ассута.
Лечение в Германии (как и в Америке) стоит примерно вдвое дороже, чем в Израиле, но клиники всех этих стран применяют одинаковое оборудование.
Прогноз
Прогноз течения патологии зависит от возраста больного, размеров и локализации образования, схемы лечения и общего состояния. Рецидив или дальнейшее прогрессирование астроцитомы часто приводят к инвалидности или даже летальному исходу.
Астроцитома пилоцитарного типа обладает наиболее благоприятным прогнозом по сравнению со всеми остальными астроцитомами. Согласно статистике, от этой патологии излечиваются практически в 100% случаев. После лечения предстоит продолжительная реабилитация.
Продолжительность жизни
Отрицательный прогноз при подобной опухоли зависит от уровня ее злокачественности.
Примерные сроки выживаемости следующие:
- Пилоидная. Около 80% больных проживают более 20 лет после терапии.
- Диффузная. Длительность жизни от 6 до 8 лет.
- Глиобластома и анапластическая опухоль. Прогноз в большинстве случаев неблагоприятный. Даже эффективная терапия помогает увеличить длительность жизни лишь на 1-2 года.
Если у пациента есть генетическая предрасположенность, то ему следует обезопасить себя от факторов-провокаторов радиационных и химических воздействий, вредных привычек и т.д.
Профилактика
Учитывая большое количество причин развития астроцитомы, невозможно выделить точные меры профилактики этой патологии.
Профилактика направлена на общее оздоровление:
- Сбалансированный рацион. Рекомендуется избегать потребления жареной и копченой пищи, консервов и жирных продуктов. Чтобы обеспечить организм необходимыми питательными веществами, витаминами и минералами, рекомендуется употреблять как можно больше фруктов и овощей.
- Отказ от курения и спиртного не только поможет сократить риск развития онкологии, но и предотвратит многие другие болезни.
- Укрепление иммунитета.
- Предотвращение травм черепа. При травмах черепа нужно пройти тщательное обследование даже при отсутствии дискомфорта, т.к. некоторые патологии могут протекать без каких-либо симптомов, а выявить их может только опытный специалист с помощью современного диагностического оборудования.
- Регулярные медицинские осмотры.
Также некоторые специалисты предполагают, что электромагнитное излучение, испускаемое сотовыми телефонами или высоковольтными линиями электропередач, могут провоцировать развитие злокачественных и доброкачественных образований в ГМ. Однако эта теория не имеет никаких доказательств.

