Травматическое повреждение головного мозга нередко возникает в перинатальном периоде и проявляется расстройством функции жизненно важных органов и систем. Происходит кровоизлияние в мозг, которое может принести серьезный вред здоровью вашего малыша.
Что вызывает кровоизлияние в мозг у новорожденных
Внутричерепные геморрагии относятся к гипоксическим поражениям ЦНС. Причинами развития хронической кислородной недостаточности являются:
- тяжелое течение беременности;
- нарушение маточно-плацентарного кровообращения;
- преждевременная отслойка нормально расположенной плаценты;
- кровотечение;
- несоответствие головки плода размеру родовых путей.
Хламидии у беременной вызывают комплексные изменения в головном мозге плода, отек, кровоизлияние в желудочки мозга. Геморрагическая хроническая гипоксия уменьшает доставку питательных веществ к органам и тканям, способствует преждевременным родам.
О кровоизлиянии в мозг
Внутричерепные геморрагии нередко провоцируют родовые травмы, их сопровождают:
- отек тканей;
- нарушение мозгового кровообращения;
- ухудшение дыхательной и сердечной деятельности;
- разрыв мозжечкового намета.
Группа риска и причины кровоизлияния у младенцев
У недоношенных детей удар возникает часто, т. к. к концу беременности происходит полное исчезновение зародышевого матрикса. В желудочки мозга проникает минимальное количество крови.
Появлению геморрагий в зародышевом матриксе способствуют:
- гипоксия;
- наличие гиалиновых мембран;
- расстройство дыхания;
- механическая вентиляция легких.
В процессе лечения недоношенного ребенка большими дозами бикарбоната натрия могут возникнуть необратимые последствия:
- дегидратация мозга;
- повышение внутричерепного давления;
- нарушение кровообращения.
При снижении температуры тела у новорожденного появляются следующие симптомы:
- нарушение свертываемости крови;
- снижение артериального давления;
- ацидоз;
- изменение обмена веществ.
Предрасполагающими факторами возникновения геморрагии у ребенка, получившего травму при родах, являются:
- гестационный возраст плода менее 37 недель;
- пониженное питание;
- недоразвитие капиллярной сети;
- высокая свертываемость крови.
Виды и степени кровоизлияний
Все виды перинатальной патологии мозгового кровоснабжения имеют свою классификацию. Их отличительными особенностями являются:
- этиология;
- клиническая картина;
- морфология.
Эпидуральные
При переломах или трещинах костей черепа у новорожденного возникает эпидуральное кровоизлияния в виде гематомы. Причина его появления нарушение целостности сосудов твердой мозговой оболочки. Место локализации соединение костей теменных и затылочной. Гематома имеет вид выпуклой линзы.
Геморрагии бывают двух видов: точечные и пятнистые. Причиной возникновения патологии является аномалия окостенения черепа.
Субдуральные
Кровоизлияние характеризуют следующие признаки:
- расположение между твердой и паутинной мозговыми оболочками;
- кровотечение;
- нарушение гемодинамики.
Патология часто сопровождается субдуральным кровотечением в результате разрыва сосудов головного мозга. Основные причины появления геморрагий следующие:
- затяжные роды;
- ригидность мышц таза роженицы;
- применение акушерских щипцов и вакуум-экстрактора;
- тазовое предлежание.
Субарахноидальные
Классификацию кровоизлияний определяют следующие признаки:
- характер очагов локализации;
- наличие кровянистых сгустков;
- количество участков геморрагии;
- степень их распространения.
Нередко причинами развития удара являются:
- асфиксия;
- родовая травма;
- ДВС-синдром;
- нарушение гемокоагуляции;
- конфигурация головки;
- поражение легких, сопровождающееся венозным застоем в верхней полой вене.
Различают геморрагии нескольких видов:
- точечные;
- пятнистые;
- крупноочаговые.
У новорожденного появляются следующие симптомы:
- возбуждение;
- гиперестезии;
- напряжение большого родничка;
- дрожание конечностей;
- расстройство дыхания;
- срыгивание
- судороги.
Прогноз зависит от вида удара.
Внутримозговые и желудочковые
Субэндимальное кровоизлияние затрагивает ткань мозга.
Желудочковые патологии подразделяют на несколько видов:
- без расширения боковых полостей;
- с расширением желудочков;
- с перемещением крови из 4 полостей в мозжечок и ствол мозга.
Причины возникновения патологии:
- стремительные роды;
- кровотечение;
- гипоксия плода;
- введение гипертонических растворов;
- повышенное внутричерепное давление;
- шок;
- ИВЛ;
- гипотермия.
Клиническая картина зависит от стадии кровоизлияния. У новорожденного развиваются:
- ступор;
- нарушение дыхания;
- тонические судороги;
- парез взора;
- неритмичное сердцебиение;
- ацидоз.
В 3 стадии болезни появляются осложнения: неритмичное дыхание, редкое сердцебиение, глазодвигательные расстройства.
При отсутствии эффективной помощи возможен летальный исход.
Симптомы кровоизлияния в мозгу новорожденных
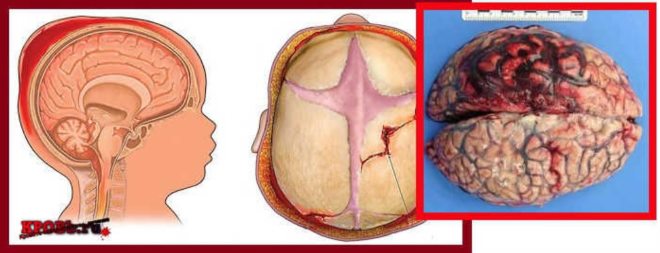
Тяжесть состояния пациента зависит от своевременной диагностики. Кровоизлияние в мозг у новорожденного нередко проявляется клиническими симптомами, характерными для субтенториальной геморрагии или носит сочетанный характер.
Для субарахноидального кровоизлияния у новорожденных характеры 3 клинических синдрома:
- минимальные признаки заболевания или их полное отсутствие;
- судороги у доношенных и приступы расстройства дыхания у недоношенных новорожденных,
- быстрое ухудшение здоровья и летальный исход.
Кровоизлияние в мозг у грудного новорожденного ребенка нередко заканчивается вторичным поражением больного органа.
Если боковые желудочки мозга полностью заполнены кровью и повреждены полушария мозжечка, прогноз неблагоприятен для ребенка.
Кровоизлияние в мозг у новорожденных детей проявляется такими симптомами, как:
- повышение кожной чувствительности;
- напряжение большого родничка;
- симптом Грефе;
- повышение сухожильных рефлексов;
- нистагм.
Развитие кровоизлияния у недоношенных детей обусловлено многими причинами, а его осложнения и последствия проявляются как следующие патологические состояния:
- гидроцефалия;
- сдавление ствола мозга;
- воспаление легких.
У пациента катастрофически или скачкообразно ухудшается здоровье в результате геморрагии в желудочки мозга. В этом случае у ребенка наблюдают:
- нарушение сна;
- парез взора;
- увеличение большого родничка;
- расстройство обмена веществ;
- отказ от еды;
- слабость;
- вялость;
- бессознательное состояние.
При медленном излитии крови появляются следующие симптомы:
- снижение артериального давления;
- низкая температура тела;
- срыгивание;
- недостаточное количество ионов кальция в сыворотке крови;
- снижение уровня глюкозы.
В тяжелых случаях у новорожденного развиваются прогрессирующие расстройства жизненно важных функций:
- нарушение дыхания;
- редкий пульс;
- аритмия сердца;
- судороги;
- летальный исход.
У ребенка при субарахноидальном кровоизлиянии усиливаются головные боли, возникают тошнота, рвота.
В некоторых случаях появляются менингеальные симптомы:
- светобоязнь;
- ограничение движения глазных яблок;
- симптомы Кернинга и Брузинского;
- напряжение мышц затылка.
Нередко у пациента возникает спутанность сознания.
В раннем периоде заболевания в результате блокады сгустками крови базальных цистерн и 4 желудочка у ребенка наблюдают:
- сонливость;
- нарушение сознания;
- паралич взора;
- зрительную патологию.
Диагностика
Во время проведения КТ обнаруживают кровь в ликворе. Ее концентрация высокая, геморрагии расположены в боковой части субарахноидального пространства, реже в области базальных ядер. Ангиография сосудов головного мозга устанавливает причину удара. Ее выполняют в 3 проекциях: прямой, боковой, косой.
Диагноз внутрижелудочкового кровоизлияния ставят, проведя 2 вида исследования:
- ультразвуковое сканирование;
- компьютерную томографию.
В первые сутки после рождения определяют нейротрофический фактор, являющийся биохимическим показателем внутрижелудочкового кровоизлияния.
В случае возникновения тяжелой патологии пациенту рекомендованы:
- вентрикулярная пункция;
- наружное дренирование;
- имплантация подкожных вентрикулярных катетеров;
- шунтирование;
- введение фибринолитических препаратов;
- лаваж искусственным ликвором.
В ранней диагностике внутричерепного кровоизлияния используют: нейросонографию, УС-мониторинг, магнитно-резонансную томографию, КТ.
Лечение
Терапию проводят по назначению врача, используя борьбу с внутричерепным давлением, устранение гипотензии или гипертензии, восстановление системы кровообращения, ликвидацию токсического действия продуктов распада клеток и тканей.
Ребенку назначают 25%-ный раствор магния сульфата внутривенно струйно, Диакарб, Лазикс или Верошпирон при непереносимости диуретика. Рекомендованы хирургические методы терапии.
Консервативное лечение проводят при бессимптомно протекающих субарахноидальных кровоизлияниях.
Врач выбирает один из 3 методов ликвидации гематомы:
- пункционный;
- краниотомию;
- поэтапный.
Краниотомия выполняется при образовании сгустков крови. Пункционную ликвидацию используют при тяжелом состоянии пациента. Больному вводят тканевый препарат, активирующий плазмоген, ускоряющий рассасывание сгустков крови и тромбов.
Для повышения выживаемости недоношенного ребенка проводят респираторную терапию дыхательных расстройств, возникших на почве кровоизлияния в мозг. Для лечения применяют препарат Куросурф. Лечебная доза составляет 200 мг/кг, лекарство вводят по схеме в зависимости от срока гестации недоношенного ребенка.
Одновременно больному ребенку назначают:
- изучение показателей сердечных сокращений;
- пульсометрию;
- контроль CO₂ методом капнографии.
В случае появления метаболического ацидоза у новорожденного, находящегося в критическом состоянии, проводят лечение, направленное на стабилизацию ишемизированного миокарда и ликвидацию нарушения кровообращения.
Внутривенное введение препарата Трометамол снижает внутричерепное давление. Лекарство оказывает следующее действие:
- уменьшает отек мозга;
- снижает воспаление в тканях;
- регулирует суточный диурез.
Для реанимационных мероприятий используют:
- гемостатики;
- дегидратационную терапию;
- антибиотики широкого спектра действия;
- седативные препараты;
- обезболивающие средства.
Для снятия судорог в остром периоде субарахноидального кровоизлияния больному внутривенно вводят Диазепам. В случае развития нейрогенного отека при геморрагиях большого размера для лечения используют бета-адреноблокатор Лебеталол и нейролептики.
При центральном сосудистом спазме назначают:
- вазодилаторы;
- 25%-ный раствор сульфата магния.
Для проведения седативной терапии больному рекомендуют:
- Пропофол;
- препараты бензодиазепинового ряда.
В случае развития комы показана неотложная терапия:
- восстановление самостоятельного дыхания;
- борьба с гипогликемией.
Реабилитация
У выживших детей развиваются осложнения:
- гидроцефалия;
- энцефалит;
- атрофия белого вещества головного мозга;
- отставание в психологическом и физическом развитии.
Головной мозг новорожденного обладает компенсаторными возможностями, поэтому ребенку проводят курс реабилитации. Он включает коррекцию психоневрологических и соматических нарушений и медикаментозное и немедикаментозное лечение.
Нередко у ребенка развивается синдром возбуждения, пациента беспокоят:
- двигательная активность;
- возбуждение;
- мышечная гипертония;
- нарушение моторной функции.
Реабилитационные мероприятия позволяют устранить нарушение внимания, трудности восприятия, неуравновешенность нервной системы.
Ребенка наблюдают амбулаторно не менее 6 месяцев.
Проводится медикаментозная терапия, пациенту назначают:
- психостимуляторы;
- нейролептики;
- ноотропные средства.
Больному рекомендуют принимать:
- Пирацетам;
- Фенибут;
- Пантогам;
- Церебролизин;
- Семакс;
- Энцефабол;
- Ницерголин;
- Винпоцетин;
- Инстенон;
- Актовегин.
Прогноз дальнейшей жизни
На течение и исход болезни влияют:
- локализация кровоизлияния;
- возраст ребенка.
На фоне небольших геморрагий у большинства новорожденных отмечают быстрое восстановление утраченных функций. При поражении средней тяжести у ребенка часто развивается посттравматическая эпилепсия.
Тяжелую травму с кровоизлиянием нередко сопровождают: нарушение вегетативных функций, грубая инвалидизация, летальный исход.

